آخرین مطالب
امکانات وب
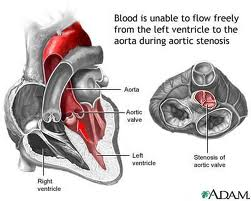
تنگي آئورت
طي دوران نهفته بدون علامت، هيپرتروفي بطن چپ و تقويت پيشبار توسط دهليز، افزايش پسبار ناشي از تنگي آئورت را جبران ميکند. با تشديد بيماري، فرآيندهاي جبراني کفايت خود را از دست ميدهند و سبب بروز علايم نارسايي قلب، آنژين يا سنکوپ ميشوند. با تشديد تنگي آئورت و کاهش سطح دريچه آئورت به يک سانتيمتر مربع يا حتي کمتر، ممکن است تغييرات کارکرد بطن چپ ديگر براي غلبه بر انسداد جريان خروجي و حفظ عملکرد سيستولي (حتي در صورت همراهي با افزايش پيشبار) کافي نباشد.
نقص به وجود آمده در کارکرد سيستولي، چه به تنهايي و چه همراه با اختلال کارکرد دياستولي، ممکن است به بروز باليني نارسايي قلب منجر شود. همچنين هيپرتروفي پيشرونده بطن چپ بر اثر تنگي آئورت منجر به افزايش نياز ميوکارد به اکسيژن ( و در نتيجه ايسکمي قلبي) ميشود؛ همزمان، هيپرتروفي ميوکارد ممکن است موجب فشار بر روي شريانهاي کرونري داخل عضله قلب شود که مسئول خونرساني هستند و اين ميتواند حتي در غياب بيماري عروق کرونر، سبب بروز آنژين (درد قلبي) شود. به علاوه، با شدت يافتن تنگي آئورت، برونده قلب ديگر با فعاليت کردن افزايش بيشتري پيدا نميکند. در اين شرايط، افت مقاومت عروق سيستميک که به طور طبيعي با انجام فعاليت ايجاد ميشود ممکن است موجب افت فشارخون و سنکوپ فعاليتي شود. بروز برخي آريتمي ها مي تواند موجب سنکوپ استراحتي شود.
آيا بيماري هاي ژنتيکي وجود دارد که آئورت را تحت تأثير قرار دهد؟
بيماريهاي ژنتيکي موثر بر آئورت 1 آنوريسمهاي کروموزومي و ارثي آئورت قفسه سينه سندرمي و تشريح. 2 بيماري آئورت در ارتباط با دريچه آئورت دو سوپسيد. 3 انعقاد آئورت.
انواع مختلف بيماريهاي آئورت کدامند؟
علاوه بر بيماري هاي عروق کرونر و محيطي ، بيماري هاي آئورت به طيف گسترده اي از بيماري هاي شرياني کمک مي کند: آنوريسم آئورت ، سندرم حاد آئورت (AAS) از جمله تشريح آئورت (AD) ، هماتوم داخل رحمي (IMH) ، زخم تصلب شرايين (PAU) و آسيب زا آسيب آئورت (TAI) ، آنوريسم کاذب ، پارگي آئورت ، ...
چه عواملي باعث بيماري دريچه آئورت در قلب مي شود؟
بررسي اجمالي. بيماري دريچه آئورت وضعيتي است که در آن دريچه بين محفظه اصلي پمپاژ قلب شما (بطن چپ) و شريان اصلي بدن (آئورت) به درستي کار نمي کند. بيماري دريچه آئورت ممکن است يک بيماري در بدو تولد باشد (بيماري مادرزادي قلب) ، يا ممکن است به دلايل ديگري ايجاد شود.
آنوريسم روي آئورت شما چيست؟
آنوريسم آئورت يک برآمدگي غيرطبيعي است که در ديواره رگ اصلي خون (آئورت) ايجاد مي شود و خون را از قلب شما به بدن مي رساند. آنوريسم آئورت مي تواند در هر نقطه از آئورت شما رخ دهد و ممکن است به شکل لوله (فوزي فرم) يا گرد (ساکولار) باشد.
تنگي دريچه آئورت
در اين شرايط ممکن است فلپ (کاسپ) دريچه آئورت ضخيم شده و سفت شود و يا ممکن است با هم جوش بخورند. اين امر باعث باريک شدن دهانه دريچه آئورت مي شود. دريچه باريک شده قادر به باز شدن کامل نيست ، که باعث کاهش يا انسداد جريان خون از قلب شما به آئورت و بقيه بدن مي شود.
نارسايي دريچه آئورت
در اين شرايط دريچه آئورت به درستي بسته نمي شود و باعث جريان خون به سمت عقب در بطن چپ مي شود.
درمان شما به نوع و شدت بيماري دريچه آئورت بستگي دارد. در برخي موارد ممکن است براي ترميم يا تعويض دريچه آئورت به جراحي نياز داشته باشيد.
علائم
برخي از افراد مبتلا به بيماري دريچه آئورت ممکن است تا سالها علائمي را تجربه نکنند. علائم و نشانه هاي بيماري دريچه آئورت ممکن است شامل موارد زير باشد:
صداي غير طبيعي قلب (سوفل قلب) که از طريق استتوسکوپ شنيده مي شود
تنگي نفس ، به ويژه هنگامي که بسيار فعال هستيد يا دراز مي کشيد
سرگيجه
غش کردن
درد يا گرفتگي قفسه سينه
ضربان قلب نامنظم
خستگي بعد از تحرک يا داشتن توانايي کمتر در تحرک
کم خوردن (به طور عمده در کودکان مبتلا به تنگي دريچه آئورت)
افزايش وزن کافي (به طور عمده در کودکان مبتلا به تنگي دريچه آئورت)
چه موقع به پزشک مراجعه کنيم
اگر سوفل قلب داريد ، پزشک ممکن است به شما توصيه کند که به يک متخصص قلب مراجعه کنيد يا آزمايش به نام اکوکارديوگرام (سونوگرافي قلب) را انجام دهيد. اگر علائمي مشاهده کرديد که ممکن است بيماري دريچه آئورت را نشان دهد ، به پزشک مراجعه کنيد.
دکتر ستایش...برچسب : قفسه سينه سندرمي, نویسنده : دکتر ستایش drsetayesh بازدید : 95
پاي ديابتي از دو راه ايجاد ميشود:
1– نقش صدمه به اعصاب (نوروپاتي) در پاي ديابتي
به طور عادي، اگر پاي ما صدمه ببيند يا عفونتي به وجود بيايد، درد براي ما هشداري است تا براي شرايط خطر آماده باشيم و سريعتر به پزشک مراجعه کنيم. در ديابت اعصاب پا تحت تاثير قرار ميگيرد و درد کمتري در پاها احساس ميشود. يعني افراد ديابتي ممکن است درد ناشي از يک بريدگي کوچک يا تاول را، احساس نکنند.
احساس کرختي يا سوزن سوزن شدن ميتواند نشان عدم خونرساني کافي عضو باشد.
2– نقش سختي ديواره عروق (واسکولوپاتي) در پاي ديابتي
– در ديابت، عروق پا نيز تحت تاثير قرار ميگيرند و سخت و تنگ ميشوند. بنابراين حجم خون کمتري را به سمت پاها هدايت ميکنند.
– از نشانههاي اختلال در خونرساني پا، سرد شدن، رنگ پريدگي و کبود شدن پاها خصوصا انگشتان است.
– بريدگيها اگر درمان نشوند، عفونت کرده و ميتواند باعث سياه شدن (گانگرن) پا شود. سياه شدن پا ضايعهاي است که در صورت عدم درمان منجر به قطع کردن پا ميشود، تا آسيب به بخشهاي بالاتر و سالمتر منتقل نشود.
در بيماران ديابتي که اعصاب و عروق با هم درگيرند، حتي زخمهاي کوچک هم بايد مهم تلقي شوند، چون ممکن است سريعا عفونت گسترش پيدا کرده و تمام طول پا و حتي کل بدن را درگير کند.
– قرمزي، تعريق و داغ شدن پا از نشانههاي عفونت هستند. وقتي خون کمتري به پا برسد، پا به اندازه کافي اکسيژن و غذا دريافت نميکند و نميتواند در مقابل عفونتها جنگيده و خوب ترميم شود.
– مهمترين روش براي پيشگيري از آسيب پاها، حفظ سطح قند خون در محدوده طبيعي، تغذيه صحيح، ورزش و رعايت بهداشت فردي است.
اگر شما يک بيمار ديابتي هستيد، حتما روزانه پاهايتان را معاينه کنيد تا مشکلات کوچک را بيابيد و اجازه ندهيد به آسيبهاي جدي تبديل شود. با روشهاي ساده شستوشو و درمانهاي موضعي، ميتوانيد آنها را رفع کنيد.
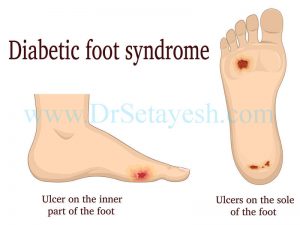
وقتي ديابت داريد پاي شما چه مي شود؟
اين عمل عمدتا عملکرد حسي را تغيير مي دهد ، باعث احساسات غير طبيعي و بي حسي تدريجي مي شود که ايجاد زخم (پاي ديابتي) را تسهيل مي کند. پاي ديابتي يکي از عوارض شايع ، پرهزينه و شديد ديابت است.
چند بار ديابت باعث ايجاد زخم پا در بيماران ديابتي مي شود؟
تحقيقات تخمين مي زند که بروز زخم هاي پا در طول زندگي در جامعه ديابتي حدود 15? است و ممکن است به 25? نيز برسد. در ديابت ، اختلال عملکرد عصب محيطي را مي توان با بيماري شريان محيطي (PAD) ترکيب کرد که باعث گردش خون ضعيف در اندام ها (آنژيوپاتي ديابتي) مي شود.
پاهاي ديابتي چگونه تحت تأثير اختلال عملکرد عصب محيطي قرار مي گيرند؟
به دليل اختلال عملکرد پيشرفته عصب محيطي همراه با ديابت (نوروپاتي ديابتي) ، پاهاي بيماران توانايي کمتري در احساس درد دارند. اين بدان معني است که آسيب هاي جزئي ممکن است براي مدتي کشف نشده باقي بمانند و از اين رو ممکن است به يک زخم پاي ديابتي با ضخامت کامل تبديل شوند.
جلوگيري
پيشگيري از پاي ديابتي ممکن است شامل بهينه سازي کنترل متابوليسم از طريق تنظيم سطح گلوکز خون باشد. شناسايي و غربالگري افراد در معرض خطر ابتلا به زخم پاي ديابتي ، به ويژه افرادي که داراي نوروپاتي بدون درد پيشرفته هستند. و آموزش بيمار به منظور ارتقا خودآزمايي پا و دانش مراقبت از پا. به بيماران به طور روزمره آموزش داده مي شود که پاهاي خود را از نظر هيپرکراتوز ، عفونت قارچي ، ضايعات پوستي و تغيير شکل پا بازرسي کنند. کنترل کفش نيز مهم است زيرا ضربه مکرر ناشي از کفش تنگ مي تواند يک عامل محرک باشد ، به ويژه در مواردي که نوروپاتي محيطي وجود دارد. شواهد محدود هستند که دوره هاي آموزش کم کيفيت بيمار تأثير پيشگيرانه طولاني مدت دارند. يک کار اخير با هدف بررسي کامل بودن آنها از نظر پيشرفت در عمل باليني ، پيشرفت در فن آوري و تغيير در ساختار فرهنگي اجتماعي ، به طور انتقادي رهنمودهاي غربالگري پا را ارزيابي کرده است. اين کار به وضوح نشان داد که محدوديت هاي دستورالعمل هاي موجود و کمبود شواهدي که دستورالعمل ها بر اساس آنها ساخته شده اند ، مسئول شکاف هاي فعلي بين دستورالعمل ها ، عملکرد باليني استاندارد و ايجاد عوارض هستند. براي توسعه توصيه هاي استاندارد و اقدامات باليني روزمره ، توجه بيشتر به هر دو محدوديت دستورالعمل ها و شواهد اساسي ضروري خواهد بود.
درمان
درمان زخم پاي ديابتي مي تواند چالش برانگيز و طولاني باشد. ممکن است شامل وسايل ارتوپدي ، جراحي و داروهاي ضد ميکروبي و پانسمان موضعي باشد.
بيشتر عفونت هاي پاي ديابتي (DFI) نياز به درمان با آنتي بيوتيک هاي سيستميک دارند. انتخاب روش درمان آنتي بيوتيکي اوليه به عوامل مختلفي از جمله شدت عفونت ، اينکه آيا بيمار درمان آنتي بيوتيکي ديگري براي آن دريافت کرده است يا خير و اينکه آيا عفونت توسط ميکرو ارگانيسم ايجاد شده است که به مقاومت در برابر معمول مشهور است بستگي دارد آنتي بيوتيک (به عنوان مثال MRSA). هدف از آنتي بيوتيک درماني جلوگيري از عفونت و اطمينان از شيوع آن نيست.
مشخص نيست که آيا آنتي بيوتيک خاصي براي بهبود عفونت يا جلوگيري از قطع عضو بهتر از هر آنتي بيوتيک ديگري است. يک آزمايش نشان داد که ارتاپنم با وانکومايسين يا بدون آن براي حل DFI ها موثرتر از تيگسيکلين است. همچنين به طور کلي مشخص نيست که آيا آنتي بيوتيک هاي مختلف با عوارض جانبي بيشتر يا کمتر همراه هستند.
با اين حال توصيه مي شود آنتي بيوتيک هاي مورد استفاده براي درمان زخم پاي ديابتي پس از کشت بافت عميق زخم استفاده شود. کشت بافت و نه کشت سواب چرک بايد انجام شود. براي جلوگيري از ظهور مقاومت دارويي ، بايد از آنتي بيوتيک ها در دوزهاي مناسب استفاده شود. مشخص نيست که آيا آنتي بيوتيک هاي محلي نتايج را پس از جراحي بهبود مي بخشند يا خير.
نکات قابل توجه در انتخاب کفش و جوراب:
– همواره کفش مناسب که اندازه پايتان است، بپوشيد و هميشه بعدازظهرها براي خريد کفش اقدام کنيد.
– پنجه کفش بايد طوري باشد که انگشتان پا به راحتي حرکت کنند.
– هرگز کفشي که قسمت پنجه و پاشنه آن باز است، نپوشيد.
– جوراب تميز نخي به پا کنيد و هر روز آنها را عوض نماييد.
– از پوشيدن جورابهاي سفت و کشي اجتناب کنيد.
– هرگز با پاي برهنه راه نرويد.
– قبل از به پا کردن کفش، داخل آن را نگاه کنيد. سنگريزهها، بند پاره کفش و ناخنهاي بلند ميتوانند تبديل به نقاط فشاري شده و منجر به التهاب و عفونت شوند.
– تب و لرز نشانه عفونت است در صورت مشاهده، سريعا با پزشک يا پرستار خود در ميان بگذاريد. عفونتهاي کوچک با رعايت بهداشت روزانه و مراقبتهاي ساده و آنتيبيوتيکهاي تجويز شده توسط پزشک قابل درمان هستند. ولي اگر درمان به هر دليلي به تاخير بيفتد، عفونت وسعت يافته و حتي ميتواند تا استخوانهاي پا نيز برسد و احتياج به جراحي پيدا کند.
– رعايت بهداشت پاها شامل مراقبت روزانه، پوشش مناسب و جلوگيري از زخم شدن و صدمه پا و ويزيت منظم توسط پزشک است.
دکتر ستایش...برچسب : ناخنهاي بلند, نویسنده : دکتر ستایش drsetayesh بازدید : 95
متداول ترين توده ها يا تورم ، بزرگ شدن غدد لنفاوي است. اين موارد مي توانند در اثر عفونت هاي باکتريايي يا ويروسي ، سرطان (بدخيمي) يا ساير علل نادر ايجاد شوند. غدد بزاقي متورم ممکن است در اثر عفونت يا سرطان ايجاد شوند. برآمدگي در عضلات گردن در اثر آسيب يا تورتيکولي ايجاد مي شود.
چه موقع بايد نگران توده اي در گردنم باشم؟
اکثر آنها خوش خيم يا غيرسرطاني نيز هستند. اما توده گردن همچنين مي تواند نشانه يک بيماري جدي مانند عفونت يا رشد سرطاني باشد. اگر توده گردن داريد ، ارائه دهنده مراقبت هاي بهداشتي شما بايد آن را سريع ارزيابي کند. در صورت داشتن توده گردني بدون دليل ، فوراً به ارائه دهنده خدمات بهداشتي خود مراجعه کنيد.
آيا توده هاي گردن طبيعي هستند؟
خبر خوب اين است که توده هاي گردن شايع هستند و اغلب بي ضرر هستند. آنها مي توانند در اندازه ها و بافت هاي مختلف باشند و معمولاً غير سرطاني هستند. اما چند نوع توده وجود دارد که مي تواند نشانه يک بيماري جدي تر باشد و شما نمي توانيد از طريق ارزيابي هاي ساده در منزل اين موارد را تشخيص دهيد.
توده سرطان در گردن چه حسي دارد؟
غدد لنفاوي سرطاني مي توانند در هرجاي گردن ايجاد شوند و به طور معمول سفت ، بدون درد توصيف مي شوند و گاهي ممکن است غيرقابل حرکت باشند. وقتي سلول سرطاني به کپسول نفوذ کرده و تکثير مي شود ، يک توده تشکيل مي شود.
آيا سرطان توده گردن است؟
يک توده در گردن ممکن است نشانه سرطان تيروئيد باشد. يا ممکن است به دليل بزرگ شدن غدد لنفاوي ايجاد شود. تورم در يک يا چند غدد لنفاوي گردن علامت شايع سرطان سر و گردن است ، از جمله سرطان دهان و سرطان غدد بزاقي.
آشنايي با انواع توده هاي گردني و علل به وجود آورنده آن
از کيست ها و ناهنجاري هاي عروقي به عنوان عوامل مادرزادي ايجاد توده هاي گردني نام مي برند. در مواردي، غده هاي لنفاوي گردن بر اثر عفونت بزرگ شده، به صورت توده هايي در گردن قابل لمس هستند. از نظر اندازه، توده هاي بالاتر از يک سانتيمتر در گردن به بررسي نياز دارند و در اطفال و سنين بالاي 50 سال به دليل زياد بودن بدخيمي از اهميت بيشتري برخوردارند. از سوي ديگر عفونت هاي گوش، هنوز شايع ترين علل ناشنوايي يا افت شنوايي در کشور به شمار مي رود. از سال ها پيش در ايران (به عنوان اولين کشور خاورميانه) با انجام جراحي هاي کاشت حلزون به بخش وسيعي از ناشنوايان مادرزادي کمک شده و هم اينک شاهد نتايج مثبت و قابل قبول اين اعمال هستيم به گونه اي که بسياري از کودکاني که در دهه اخير با اين جراحي تحت عمل قرار گرفته اند، امروز نه تنها در مراکز ناشنوايان نگهداري نمي شوند بلکه همانند هم سن و سالان خود به دبستان، دبيرستان و دانشگاه مي روند و گروهي هم از دانشگاه ها در رشته هاي مختلف فارغ التحصيل شده اند.
شايع ترين علل عفوني ايجاد توده در گردن، لوزه ها، دندان ها، سينوس ها، ابتلا به بيماري سل و توکسوپلاسموز (بيماري عفوني که افراد در معرض تماس با گربه به آن مبتلا مي شوند) عنوان مي شود. در «دوازدهمين کنگره بين المللي انجمن علمي جراحان گوش، گلو، بيني و سر و گردن ايران» که 10 تا 14 آبان ماه با حضور استادان برجسته رشته گوش، گلو و بيني برگزار شد، موضوع توده هاي گردني مورد بحث قرار گرفته و روش هاي علمي تشخيصي و درماني آن ارائه شد. دکتر «عليرضا جعفري» دبير اجرايي اين کنگره با هشدار نسبت به جدي گرفتن اين توده ها در گردن مي گويد: «توده هاي گردني در هر سني شيوع دارند و همه افراد بايد در صورت احساس توده در گردن با مراجعه به پزشک متخصص، تحت معاينه قرار گيرند.» معمولاً سرطان هاي بدخيم به دو صورت اوليه و ثانويه ظهور مي کند که نوع اوليه آن شامل سرطان غدد تحت فکي، تيروئيد و غدد لنفاوي است. دکتر «جعفري» از سرطان هاي حفره دهان، حنجره، بيني، سينوس ها، معده و سرطان نازوفارنکس (منطقه بالاي حلق) به عنوان موارد ثانويه سرطان نام مي برد.
آيا استرس مي تواند باعث ايجاد توده هايي در گردن شود؟
غدد لنفاوي در پاسخ به بيماري ، عفونت يا استرس متورم مي شوند. تورم غدد لنفاوي يکي از نشانه هاي کار سيستم لنفاوي شما براي خلاص شدن از بدن از عوامل مسئول است. غدد لنفاوي متورم در سر و گردن به طور معمول در اثر بيماري هايي مانند: عفونت گوش ايجاد مي شود.
آيا مي توانيد از سرطان گردن بميريد؟
سرطان اوليه سر و گردن فقط 38.8? از مرگ در 6 تا 10 سال پس از تشخيص و 30.6? از مرگ در 11 تا 15 سال را تشکيل مي دهد. شايع ترين علل رقابتي مرگ شامل بيماري هاي قلبي عروقي ، بيماري انسدادي مزمن ريوي و سرطان هاي اوليه دوم است.
آيا مي توانيد سرطان را در گردن خود احساس کنيد؟
آيا گردن درد مي تواند از علائم سرطان باشد؟ گاهي اوقات درد مداوم و مداوم گردن علامت هشدار دهنده سرطان سر يا گردن است. اگرچه اين مي تواند نشانه اي از يک بيماري کمتر جدي ديگر باشد ، سرطان هاي سر و گردن ممکن است شامل يک توده ، تورم يا زخم باشد که بهبود نمي يابد.
آيا توده سرطاني درد مي کند؟
توده هاي سرطاني معمولاً صدمه اي نمي بينند. اگر موردي داريد که از بين نمي رود يا رشد نمي کند ، به پزشک مراجعه کنيد. عرق شبانه در زنان ميانسال مي تواند علامت يائسگي باشد ، اما همچنين از علائم سرطان يا عفونت است.
توده گردني يا توده سرطاني در گردن ؟
توده هاي گردني مي توانند خوشخيم يا بدخيم باشند.
توده هاي گردني خوش خيم مانند : توده هاي التهابي، توده هاي مادرزادي، توده هاي چربي
توده هاي گردني بدخيم گردن مانند : سرطان هاي مختلف مثل لنفوم، سرطان تيروئيد، سرطان غدد بزاقي
شيوع توده هاي گردني در هر سني امکان دارند و به اين دليل که امکان سرطاني بودن اين توده ها وجود دارد، افراد بايد به محض رؤيت توده به پزشک مراجعه کنند. پزشک با انجام معاينه بدني، آزمايشات خوني و سونوگرافي يا سي تي اسکن و ام آر آي علت توده را پيدا کرده و درمان را آغاز ميکند، اين توده ها در صورتيکه در سن بالاي 50 سال رويت شود بدليل افزايش احتمال سرطاني بودن اين توده گردني ،حساسيت درماني آن بسيار بالاتر است.
چه مدت مي توانيد با سرطان گردن زندگي کنيد؟
براي همه زيرگروه هاي سرطان سر و گردن ، بقاي يک ساله بين 1 تا 5 سال پس از تشخيص کاهش مي يابد ، اگرچه شيب سقوط بين زيرگروه ها متفاوت است. براي بيشتر زيرگروه هاي سرطان سر و گردن ، بقاي يک ساله بين 5 تا 10 سال پس از تشخيص کاهش مي يابد.
آيا سرطان سر و گردن قابل درمان است؟
گزينه هاي درمان سرطان گردن و گردن
سرطان سر و گردن بسيار قابل درمان است - غالباً با روش درماني تک حالته (جراحي يا پرتودرماني) - اگر زود تشخيص داده شود. سرطان هاي پيشرفته تر سر و گردن به طور کلي با ترکيبات مختلف جراحي ، پرتودرماني و شيمي درماني درمان مي شوند.
احتمال زنده ماندن در سرطان گردن چقدر است؟
پيش آگهي سرطان سر و گردن
ميزان بقاي کلي سرطان سر و گردن از سال 2001 افزايش يافته است. با اين حال ، هنوز هم حدود 50% باقي مانده است ، به اين معني که نيمي از افراد مبتلا در طي 5 سال مي ميرند. کشف بيماري در مراحل اوليه احتمال بهبودي کامل را بهبود مي بخشد.
دکتر ستایش...
برچسب : سرطان غدد بزاقي, نویسنده : دکتر ستایش drsetayesh بازدید : 159
دياليز چيست؟
کليه ها با حذف مواد زائد و مايعات اضافي از بدن ، خون شما را فيلتر مي کنند. اين مواد زائد به مثانه ارسال مي شود تا هنگام دفع ادرار از بين بروند.
در صورت نارسايي کليه ها ، دياليز عملکرد آنها را انجام مي دهد. طبق بنياد ملي کليه ، نارسايي کليه در مرحله نهايي هنگامي رخ مي دهد که کليه ها فقط در 10 تا 15 درصد عملکرد طبيعي خود عمل مي کنند.
دياليز درماني است که با استفاده از دستگاه خون را تصفيه و تصفيه مي کند. اين امر باعث مي شود مايعات و الکتروليت ها در تعادل باقي بمانند ، وقتي کليه ها نمي توانند کار خود را انجام دهند.
از دهه 1940 دياليز براي معالجه افرادي که مشکلات کليوي دارند استفاده مي شود.
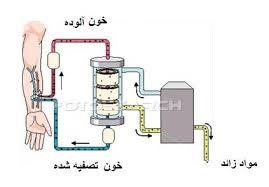
مزاياي انواع مختلف دياليز
هر دو نوع دياليز مزايا و معايبي دارندکه برحسب شيوه زندگي، سيستم حمايتي، و ميزان مسئوليت پذيري بيمار
تصميم گيري ميشود. هر بيمار بايد از ديدگاه خود به اين دو نوع روش درماني نگاه کند.
در بيماراني که رگ مناسب براي ايجاد فيستول شرياني وريدي دارند معمولا دياليز خوني ارجح است .
براي بسياري از بيماران، يکي از مهمترين مزيت هاي همودياليز اين است که هيچ مشارکتي در درمان ندارند. تنها کاري که بايد بکنند اين است که تا بيمارستان يا کلينيک مخصوص دياليز بروند.
براي آندسته از بيماراني که درمان هاي مستقل تري را ترجيح مي دهند، دياليز صفاقي برنامه تغييرپذيرتري دارد و مي تواند در خانه هم انجام گيرد. اما هنوز هم بايد روزانه ساعتي را صرف عمليات دياليز کند.
مهمترين مشکل دياليز صفاقي احتمال عفونت است. بيمار يک لوله پلاستيکي دارد که از حفره پريتوئن به خارج بدن مي رود و اين مي تواند احتمال وارد شدن باکتري را به بدن افزايش دهد.
کليه ها مسئول فيلتر کردن و در واقع تصفيه کردم مواد زائد از خون هستند. دياليز عملياتي است که جايگزيني براي بسياري از وظائف و مسئوليت هاي طبيعي کليه ها مي باشد. کليه ها دو عضوي هستند که در هر دو طرف پشت حفره شکم قرار گرفته اند. دياليز به افراد اين امکان را مي دهد، با اينکه ديگر کليه هايشان به خوبي کار نمي کند، بتوانند زندگي خوب و مفيدي را بگذرانند.
دياليز با انجام عملکردهاي کليه هاي از کار افتاده، به بدن کمک مي کند. کليه ها نقش هاي مختلفي در بدن دارند. يکي از وظائف مهم و اصلي کليه ها، تنظيم توازن آب بدن است. آنها اينکار را با تنظيم مقدار ادرار که به طور روزانه از بدن خارج مي شود، انجام مي دهند. در روزهاي گرم، بدن بيشتر عرق مي کند. درنتيجه، آب کمتري بايد از کليه ها دفع شود. در روزهاي سرد نيز که بدن کمتر عرق مي کند، براي حفظ توازن مناسب در بدن، خروج ادرار بايد بيشتر باشد. اين وظيفه کليه هاست که کار تنظيم مايعات بدن را توسط خروج ادرار انجام دهند.
يکي ديگر از وظائف اصلي کليه ها خارج کردن مواد زائدي است که بدن در طول روز توليد مي کند. در عملکردهاي مختلف بدن، سلول ها انرژي مصرف مي کنند. عملکرد سلول ها مواد زائدي توليد مي کند که بايد از بدن بيرون روند. وقتي اين مواد زائد به اندازه کافي از بدن دفع نشوند، در بدن جمع مي شوند. بالا رفتن ميزان اين مواد زائد در بدن، آزوتميا نام دارد که با آزمايش خون سنجيده مي شود. وقتي مواد زائد در بدن جمع مي شوند، حال بدي در بدن ايجاد مي شود که اورمي يا اوره خوني ناميده ميشود.
انواع درمان هاي دياليز کدامند؟
سه نوع دياليز صفاقي وجود دارد:
دياليز صفاقي مداوم (CAPD): نيازي به دستگاه ندارد.
دياليز صفاقي مداوم حلقوي (CCPD): نياز به استفاده از دستگاه دياليز خاص ...
دياليز صفاقي متناوب (IPD): از همان نوع دستگاه استفاده مي کند که CCPD ، ...
انواع مختلف دياليز صفاقي کدامند؟
دياليز و انواع مختلفي از دياليز صفاقي وجود دارد. موارد اصلي عبارتند از: دياليز صفاقي مداوم (CAPD). در CAPD ، شکم شما هر روز چندين بار پر و تخليه مي شود. اين روش به دستگاه نياز ندارد و بايد هنگام بيداري انجام شود. دياليز صفاقي دوچرخه سواري مداوم (CCPD).
چند نوع دياليز در جهان وجود دارد؟
سه دياليز اوليه و دو ثانويه وجود دارد: همودياليز (اوليه) ، دياليز صفاقي (اوليه) ، هموفيلتراسيون (اوليه) ، فيلتراسيون هموديافيلتر (ثانويه) و دياليز روده (ثانويه).
براي همودياليز به چه نوع کاتتري نياز داريد؟
براي دياليز مزمن يا مداوم ، ممکن است همودياليز يا دياليز صفاقي داشته باشيد. تيم جراحان عروق ما روشي را براي ايجاد هر دو نوع دسترسي به دياليز بر اساس نياز و سابقه دياليز شما انجام مي دهند. با همودياليز ، ممکن است در ابتدا کاتتر موقت دريافت کنيد.
چرا دياليز استفاده مي شود؟
عملکرد مناسب کليه ها از تجمع آب اضافي ، زباله و ساير ناخالصي ها در بدن شما جلوگيري مي کند. آنها همچنين به کنترل فشار خون و تنظيم سطح عناصر شيميايي در خون کمک مي کنند. اين عناصر ممکن است شامل سديم و پتاسيم باشد. کليه هاي شما حتي نوعي ويتامين D را فعال مي کنند که جذب کلسيم را بهبود مي بخشد.
هنگامي که کليه هاي شما به دليل بيماري يا آسيب نمي توانند اين عملکردها را انجام دهند ، دياليز مي تواند بدن را به حالت عادي در حد ممکن حفظ کند. بدون دياليز ، نمک ها و ساير مواد زائد در خون جمع شده ، بدن را مسموم کرده و به اندام هاي ديگر آسيب مي رسانند.
با اين حال ، دياليز درماني براي بيماري کليه يا ساير مشکلات موثر بر کليه نيست. براي رفع اين نگراني ها ممکن است به درمان هاي مختلفي نياز باشد.
رژيم دارويي:
در صورت تجويز اريتروپوئيتين : مصرف دارو طبق برنامه تعيين شده توسط پزشک اجرا شود . از آن جايي که احتمال بروز حملات تشنجي به ويژه 90 روز آغازين مصرف دارو وجود دارد لذا توصيه مي شود از انجام فعاليت هايي که در صورت بروز تشنج خطرناک است مانند رانندگي اجتناب شود . در صورت بروز علائمي مانند کهير ، سردرد ، خيز يا تجمع مايعات در بافت هاي بدن ، افزايشذ پتاسيم خون ( با علائمي نظير گزگز کردن دست و پا و اضطراب و … ) تنگي نفس ، تشنج فوراً به پزشک مراجعه شود. در صورت تجويز مدرها : در صورتي که قرص مدر روزانه 1 بار تجويز شده است توصيه مي شود دارو در اول صبح مصرف شود تا از اختلال در خواب شبانه در اثر تکرر ادرار خودداري شود . براي به حداقل رساندن افت ناگهاني فشار خون به ويژه در حالت ايستاده و بروز عواملي از قبيل سرگيجه ، سياهي رفتن چشم ها به آهستگي از حالت خوابيده به نشسته و از نشسته به ايستاده تغيير حالت دهيد . به منظور جلوگيري از واکنش هاي حساسيت به نور اين دارو توصيه مي شود از قرار گرفتن به مدت طولاني در آفتاب خودداري شود. از آن جايي که احتمال بروز کاهش پتاسيم خون با مصرف اين داروها وجود دارد لذا توصيه مي شود از غذاهاي غني از پتاسيم ( موز ، خرما، سيب زميني ، گوجه فرنگي ، هلو ، ريواس ، آجيلي و … ) استفاده شود. مگر آنکه پوست آن ها گرفته شود و به مدت 8 ساعت پيش از پختن در آب خيسانده شود .
آيا گزينه هاي ديگري براي دياليز وجود دارد؟
دياليز وقت گير و گران است. همه آن را انتخاب نمي کنند ، خصوصاً اگر دچار نارسايي شديد و حاد کليه شده باشند.
اگر تصميم داريد دياليز را دنبال نکنيد ، گزينه هاي درماني ديگري وجود دارد که ممکن است به مديريت علائم شما کمک کند. يکي از اين گزينه ها مديريت کم خوني است. وقتي کليه ها به درستي کار مي کنند ، هورمون اريتروپويتين (EPO) به طور طبيعي در بدن توليد مي شود. براي کمک به کليه با عملکرد نامناسب ، مي توانيد هر هفته تزريق EPO انجام دهيد.
حفظ فشار خون خوب مي تواند به کند شدن روند خرابي کليه کمک کند. براي جلوگيري از کم آبي بدن مايعات بنوشيد. قبل از مصرف هرگونه داروي ضد التهابي ، از جمله ايبوپروفن (Advil) و ديکلوفناک (Solaraze ، Voltaren) با پزشک خود صحبت کنيد.
پيوند کليه گزينه ديگري براي برخي افراد است. اين همچنين يک تعهد بلند مدت است. با پزشک خود صحبت کنيد تا ببينيد آيا پيوند براي شما مناسب است يا خير. در صورت انجام موارد زير ممکن است کانديد مناسبي براي پيوند کليه نباشيد.
دود
به شدت از الکل استفاده کنيد
چاق هستند
داراي يک وضعيت بهداشت روان درمان نشده هستند
چه نوع دياليزي را مي توان در خانه انجام داد؟
هم دياليز و هم دياليز صفاقي را مي توان در خانه انجام داد. دياليز صفاقي را مي توان به تنهايي انجام داد ، در حالي که همودياليز به يک شريک نياز دارد. شريک زندگي مي تواند يک دوست يا عضو خانواده باشد ، يا مي توانيد پرستار دياليز را استخدام کنيد.
با هر يک از دو نوع درمان ، شما قبل از آن از يک متخصص پزشکي آموزش کامل خواهيد ديد.
دکتر ستایش...
برچسب : ايبوپروفن, نویسنده : دکتر ستایش drsetayesh بازدید : 393
واريس پا چيست؟
واريس وريدهاي متورم و بزرگ شده اي است که معمولاً در ساق و پا ايجاد مي شود. ممکن است به رنگ آبي يا بنفش تيره باشند و از نظر ظاهري اغلب گلوله اي ، برآمده يا پيچ خورده هستند. علائم ديگر عبارتند از: پاهاي دردناک ، سنگين و ناراحت کننده.
واريس چگونه ايجاد مي شود؟
هنگامي که دريچه هاي کوچک وريدها ضعيف مي شوند ، رگ هاي واريسي مي توانند ايجاد شوند. اين دريچه ها معمولاً جريان خون به عقب از طريق رگ ها را متوقف مي کنند و هنگامي که آسيب ببينند خون مي تواند در رگ ها جمع شود. اين باعث رگهاي پيچ خورده و متورم مي شود که نيز بسيار ديده مي شوند.
عوامل مؤثر در بروز واريس کدامند؟
افزايش سن، وراثت، ايستادن يا نشستن هاي طولاني روي صندلي، استعمال دخانيات، ضربه به پا در اثر تصادف يا شکستگي ، مصرف قرص هاي ضدبارداري يا وجود لخته در وريدهاي عمقي پا به هر دليل، از عوامل موثر در بروز واريس هستند.
عوارض جانبي واريس چيست؟
ايستادن يا نشستن به مدت طولاني. اگر مدت طولاني در همان وضعيت باشيد ، خون شما نيز خوب جريان نمي يابد. عوارض واريس اگرچه نادر است اما مي تواند شامل موارد زير باشد: زخم. ممکن است زخم هاي دردناکي روي پوست در نزديکي رگهاي واريسي ، به ويژه در نزديکي مچ پا ايجاد شود. يک لکه تغيير رنگ روي پوست معمولاً قبل از تشکيل زخم شروع مي شود.
واريس خفيف و پيشرفته
در موارد خفيف واريس، شخص فقط در اندام تحتاني احساس سنگيني مي کند. در اين شرايط فرد مبتلا بايد از ايستادن يا نشستن طولاني مدت اجتناب کند و هنگام نشستن پاهايش را روي بلندي قرار دهد و به تناوب جاي 2 پا را عوض کند. شب ها هم هنگام خواب بايد پاها بالاتر از سطح بدن قرار بگيرند.
در واريس پيشرفته استفاده از جوراب واريس توصيه مي شود. معمولا علايم با پوشيدن جوراب، تخفيف مي يابد و بيش از اين اقدامي لازم نيست. البته جوراب هاي واريس انواع و جنس هاي مختلفي دارند. برخي از جوراب هاي نامرغوب ممکن است باعث خارش و آسيب به پوست شوند.
اگر جوراب صحيح طراحي نشده باشد، فشاري که بر اندام وارد مي کند، ممکن است باعث بهبود واريس نشود يا حتي آن را تشديد کند. جوراب هاي واريس با فشاري که وارد مي کنند به عضلات پا کمک مي کنند خون را تخليه کنند. استفاده از درماني هاي دارويي که با بازسازي جدار عروق آسيب ديده، منجر به بهبودي واريس مي شود در گروهي از بيماران توصيه مي گردد. در موارد نادر براي درمان واريس، به جراحي يا ليزر نياز است. اين روش ها معمولا فقط در واريس هاي شديد و عارضه دار توصيه مي شوند.
چند درصد از بزرگسالان واريس دارند؟
حدود 25 درصد از کل بزرگسالان رگ هاي واريسي دارند. در بيشتر موارد ، رگهاي واريسي در قسمت پايين ساق پا ظاهر مي شوند. رگهاي واريسي هنگامي رخ مي دهند که رگها به درستي کار نکنند. وريدها دريچه هاي يک طرفه دارند که از جريان خون به سمت عقب جلوگيري مي کنند. وقتي اين دريچه ها از کار مي افتند ، خون شروع به جمع شدن در رگ ها مي کند تا اينکه به سمت قلب شما ادامه يابد.
بيماري واريس و علل آن
دکتر محمدصادق امامي ـ متخصص ارتوپدي در مورد بيماري واريس به گزارشگر روزنامه اطلاعات ميگويد: بيماري واريس به علت صدمه ديدن جدار رگ و اختلال در عملکرد جريان خون به وجود ميآيد و سياهرگهاي واريسي به صورت رگهاي دراز، گشاد شده و پرپيچ و خم و اغلب در سطوح اندام تحتاني، نمايان ميشود. اين بيماري که بر اثر کم تحرکي به و جود ميآيد، بيشتر در ميان زنان شايع است.
وي با اشاره به اين مطلب که بيش از 40 درصد زنان بالاى 50 سال به اين بيمارى دچارند، ميافزايد:علل اين بيماري عبارتند از توارث، که به نظر مى رسد ابتلا به اين بيمارى به ويژه در سنين جوانى، در ميان برخى خانوادهها بيشتر باشد. برخى زنان با دريچههاى وريدى با کارايى پايينتر و يا ديوارههاى عروقى ضعيفتر، به دنيا مى آيند.
ـ ايستادن به مدت طولانى: يک بررسى در مورد کارگران دانمارکى در دسامبر 2005 ميلادي نشان داد زنانى که 75 درصد مدت زمان کار خود را به حالت ايستاده و يا در حال راه رفتن گذرانده بودند، تقريباً 2 برابر زنانى که مدت زمان کمترى بر روى پاهايشان ايستاده بودند، نياز به درمان واريس پيدا کردند.
پژوهشگران تخمين مى زنند در بزرگسالاني که سنين فعاليت و اشتغال را مىگذرانند، ايستادنهاى طولانى مدت عامل بيش از 20 درصد موارد پيدايش واريس است.
ـ سن: خطر واريس با افزايش سن زيادتر مى شود. رگهاى خونى و عضلات پشت ساق پا که در موقع راه رفتن با فشار بر وريدها، بازگشت خون به سمت قلب را تسهيل مىکنند، با گذشت زمان ضعيفتر مى شوند. کمتر از 10 درصد زنان زير 30 سال و بيش از 75 درصد زنان بالاى 70 سال به واريس مبتلا هستند.
ـ جنسيت: زنان بيش از مردان مستعد واريس هستند و باردارى يکي از عوامل اصلى آن است.
در دوران باردارى، وريدهاى ساق پا پرتر بوده و راحتتر پاره مى شود، زيرا حجم خون و فشار شکمى در اين دوران افزايش مى يابد و هورمونها سبب گشاد شدن رگهاى خونى مى شوند. هرچه حاملگى به پايان خود برسد، خطر واريس هم افزايش يابد.
ـ وزن: وزن اضافى به ويژه در اطراف شکم، فشار اضافى را بر وريدهاى ساق پا تحميل مى کند. زنانى که اضافه وزن دارند، نسبت به زنان لاغر بيشتر در معرض ابتلا به واريس هستند و اين خطر در مورد زنان چاق 3 بار بيشتر است.
علائم و نشانه ها
اين بخش براي تأييد نياز به نقل قول هاي اضافي دارد. لطفاً با افزودن نقل قول ها به منابع معتبر به بهبود اين مقاله کمک کنيد. اطلاعات بدون مرجع ممکن است مشکل ايجاد کرده و پاک شوند.
- پاهاي دردناک و سنگين
- ظاهر رگهاي عنکبوتي (تلانژکتازي) در پاي آسيب ديده
- تورم مچ پا
- تغيير رنگ پوست براق و زرد مايل به قهوه اي در نزديکي رگهاي آسيب ديده
- قرمزي ، خشکي و خارش در نواحي پوست ، درماتيت استازي يا اگزماي وريدي ناميده مي شود
- گرفتگي عضلات هنگام ايجاد حرکات ناگهاني ، مانند ايستادن
- خونريزي غير طبيعي يا زمان بهبودي براي صدمات در ناحيه آسيب ديده
- ليپودرماتوسکلروز يا جمع شدن پوست در نزديکي مچ پا
- به نظر مي رسد سندرم پاهاي بي قرار يک سندرم باليني شايع در افراد مبتلا به رگهاي واريسي و ساير نارسايي هاي وريدي مزمن است
- آتروفي بلانش يا سازندهاي سفيد مانند زخم
- احساس سوزش يا ضربان در پاها
عوارض
اکثر رگهاي واريسي خوش خيم هستند ، اما واريس شديد مي تواند منجر به عوارض عمده شود ، به دليل گردش خون ضعيف در اندام آسيب ديده.
- درد ، حساسيت ، سنگيني ، ناتواني در راه رفتن يا ايستادن به مدت طولاني
- شرايط پوستي / درماتيت که مي تواند زمينه ساز از بين رفتن پوست باشد
- زخم هاي پوستي به ويژه در نزديکي مچ پا که معمولاً به آن زخم هاي وريدي گفته مي شود
- ايجاد سرطان يا سارکوم در زخمهاي وريدي طولاني مدت. بيش از 100 مورد از موارد تغيير شکل بدخيم گزارش شده است که با نرخ 0.4% تا 1% گزارش شده است
- خونريزي شديد ناشي از ضربه جزئي ، که نگراني خاصي در افراد مسن دارد
- لخته شدن خون در داخل رگهاي آسيب ديده ، اصطلاحاً ترومبوفلبيت سطحي است. اينها غالباً به وريدهاي سطحي جدا مي شوند ، اما مي توانند به رگهاي عميق گسترش يافته و به يک مشکل جدي تبديل شوند.
- نکروز چربي حاد مي تواند رخ دهد ، به خصوص در مچ پا افراد داراي اضافه وزن و رگهاي واريسي. زنان تمايل بيشتري به تأثير نسبت به مردان دارند
علل
چگونه وريد واريسي در پا ايجاد مي شود. شکل A يک وريد طبيعي با دريچه کار و جريان خون طبيعي را نشان مي دهد. شکل B يک وريد واريسي با دريچه تغيير شکل يافته ، جريان خون غير طبيعي و ديواره هاي نازک و کشيده را نشان مي دهد. تصوير مياني نشان مي دهد که واريس در کدام قسمت از پا ظاهر مي شود.
مقايسه رگهاي سالم و واريسي
واريس در زنان بيشتر از مردان است و با وراثت ارتباط دارد. از ديگر عوامل مرتبط مي توان به بارداري ، چاقي ، يائسگي ، پيري ، ايستادن طولاني مدت ، آسيب ديدگي پا و خستگي عضلات شکم اشاره کرد. واريس بعيد است در اثر عبور از پاها يا مچ پا ايجاد شود. رگهاي واريسي کمتر معمول ، اما نه استثنايي ، مي تواند به دلايل ديگري مانند انسداد يا بي اختياري پس از فلبيت ، ناهنجاري هاي وريدي و شرياني باشد.
ريفلاکس وريدي دليل مهمي است. تحقيقات همچنين اهميت رفلاکس وريد لگن (PVR) را در ايجاد رگهاي واريسي نشان داده است. رگهاي واريسي در پاها مي تواند به دليل ريفلاکس وريد تخمدان باشد. ريفلاکس وريد ايلياک تخمدان و ريفلاکس داخلي باعث واريس پا مي شود. اين وضعيت 14% از زنان مبتلا به واريس يا 20% از زناني را که زايمان واژينال داشته اند و واريس پا دارند تحت تأثير قرار مي دهد. علاوه بر اين ، شواهد نشان مي دهد که عدم جستجو و درمان ريفلاکس وريد لگن مي تواند دليل واريس مکرر باشد.
رگهاي واريسي همچنين مي تواند به دليل هيپرهوموسيستئينمي در بدن ايجاد شود ، که مي تواند تشکيل سه جز structural اصلي ساختاري شريان را کاهش داده و آن را مهار کند: کلاژن ، الاستين و پروتئوگليکان ها. هموسيستئين پل هاي سيستئين دي سولفيد و باقي مانده اسيدهاي آمينه ليزين را به طور دائمي تخريب مي کند و به تدريج بر عملکرد و ساختار تأثير مي گذارد. به عبارت ساده تر ، هموسيستئين يک ماده خورنده از پروتئين هاي با عمر طولاني است ، يعني کلاژن يا الاستين ، يا پروتئين هاي مادام العمر ، يعني فيبريلين. ايجاد اين تأثيرات طولاني مدت در کارآزمايي هاي باليني با تمرکز بر گروه هايي که دچار شريان موجود هستند دشوار است. سندرم کليپل – ترناوناي و سندرم پارک وبر براي تشخيص افتراقي مرتبط هستند.
دليل ديگر مصرف الکل مزمن به دليل اثر جانبي گشاد شدن عروق در رابطه با گرانش و ويسکوزيته خون است.
دکتر ستایش...برچسب : اندام تحتاني, نویسنده : دکتر ستایش drsetayesh بازدید : 83
آنوريسم قلب چيست؟
آنوريسم قلب: بيرون ريختن قسمت نازک غيرطبيعي ديواره قلب. آنوريسم قلب تمايل دارد بطن چپ را درگير کند زيرا خون در آنجا بيشترين فشار را دارد.
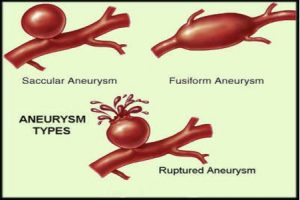
آنوريسم آئورت چگونه بر بدن تأثير مي گذارد؟
اين مي تواند باعث نشتي شود که خون به بدن شما ريخته شود. برخي از آنوريسم هاي آئورت ترکيدند ، برخي ديگر نه. برخي ديگر جريان خون را از اندام ها و بافت هاي شما دور مي کنند و باعث مشکلاتي مانند حملات قلبي ، آسيب کليه ، سکته مغزي و حتي مرگ مي شوند.
آيا مي توان آنوريسم آئورت توراسيک را تشخيص داد؟
همانند آنوريسم آئورت توراسيک ، گاهي اوقات پزشک مي تواند در طي يک معاينه معمول ، آنوريسم آئورت شکمي را تشخيص دهد. او همچنين ممکن است يک غربالگري سونوگرافي را پيشنهاد کند ، به خصوص اگر شما مردي از 65 تا 75 ساله هستيد که تاکنون سيگار کشيده ايد ، يا فکر مي کند احتمال ابتلا به آنوريسم آئورت زياد است.
انواع آنوريسم
آنوريسم کيسه اي:
يک کيسه که در يک طرف ديواره رگ خوني تشکيل مي گردد.
آنوريسم دوکي شکل:
هنگامي که ديواره سرخرگ دچار اتساع و تورم از همه طرف شود، سرخرگ شکل دوک مانند به خود ميگيرد. درنتيجه آنوريسم دوکي شکل مي گويند.
آنوريسم پاره شده:
در اين آنوريسم، سرخرگ دچار ترکيدگي مي شود و خونريزي به بافتهاي اطراف انتشار پيدا ميکند.
علائم آنوريسم
آنوريسم در قفسه سينه:
• درد قفسه سينه
• درد گردن
• درد کمر
• درد شکم
آنوريسم در شکم:
• درد کمر (گاهي شديد)
• بياشتهايي و کاهش وزن
• وجود يک توده ضرباندار در شکم
آنوريسم در سرخرگ پا:
• ضعف و رنگپريدگي پا به علت نرسيدن خون کافي به پا
• تورم و کبودي پا
• امکان وجود يک توده ضرباندار در ناحيه کشاله ران يا پشت زانو
آنوريسم در سرخرگ مغزي:
• سردرد (اغلب ضرباندار)
• ضعف، فلج يا کرختي
• درد پشت چشم، تغيير بينايي يا نابينايي نسبي
• مساوي نبودن اندازه مردمکهاي چشم
آنوريسم در عضله قلب:
• نامنظم شدن ضربان قلب
• نارسايي احتقاني قلب
تشريح آئورت چيست؟
تشريح آئورت وقتي ايجاد مي شود که پارگي در لايه داخلي ديواره آئورت ايجاد شود. اين باعث جدا شدن يک يا چند لايه از ديواره آئورت مي شود که باعث ضعف ديواره آئورت مي شود. داشتن آنوريسم آئورت همچنين خطر ترکيدن آنوريسم (پارگي) را افزايش مي دهد. پخش کننده ويديو در حال بارگيري است. اين يک پنجره مدال است.
درمان و پيشگيري
آنوريسم قلبي مي تواند به يک اورژانس پزشکي تبديل شود. اگر شما يا شخصي که مي دانيد علائم و نشانه هاي آنوريسم را داريد ، با شماره اورژانس محلي خود تماس بگيريد و سريعاً به پزشک مراجعه کنيد.
اگر آنوريسم غيرقابل انقطاع تشخيص داده شده ايد ، با دکتر خود کار کنيد تا تغييرات آنوريسم را کنترل کند. شرايط شما بسته به اندازه و موقعيت آنوريسم ممکن است به معاينه منظم نياز داشته باشد.
برخي از آنوريسم ها ممکن است براي تقويت ديواره شريان با استنت نياز به جراحي داشته باشند. وقتي آنوريسم از طرف رگ خوني بالون شد ، ممکن است يک گيره يا روش پيچش باعث بسته شدن ناحيه شود.
رفتار
بعضي از افراد سالها با اين نوع آنوريسم و ??بدون هيچ درمان خاصي زندگي مي کنند. درمان محدود به جراحي (کاهش بطن) براي اين نقص قلب است. با اين حال ، در بيشتر موارد جراحي لازم نيست ، اما محدود کردن سطح فعاليت بدني بيمار براي کاهش خطر بزرگتر شدن آنوريسم توصيه مي شود. همچنين ، به نظر مي رسد مهارکننده هاي ACE از بازسازي بطن چپ و تشکيل آنوريسم جلوگيري مي کنند.
ممکن است عوامل رقيق کننده خون براي کمک به کاهش ضخيم شدن خون و تشکيل لخته ها همراه با استفاده از داروها براي اصلاح ريتم نامنظم قلب (در الکتروکارديوگرام ديده شود)
دکتر ستایش...
برچسب : بياشتهايي و کاهش وزن, نویسنده : دکتر ستایش drsetayesh بازدید : 113
آيا غدد لنفاوي مي توانند از التهاب متورم شوند؟
التهاب غدد لنفاوي مي تواند علائم مختلفي ايجاد كند. علائم به علت تورم غدد لنفاوي متورم بستگي دارد. علائم متداول همراه با التهاب غدد لنفاوي شامل: گره هاي لنفاوي حساس ، متورم در گردن ، زير بغل و كشاله ران است. علائم تنفسي فوقاني ، مانند تب ، آبريزش بيني يا گلو درد.
علت ورم كردن غدد لنفاوي و غده هاي لنفي در گردن
در واقع آنچه كه درباره ورم كردن گردن بايستي بدانيد اين است كه اگرچه بزرگي و تورم اجزاي سيستم لنفي، ارتباطي به فوق تخصص غدد ندارد.
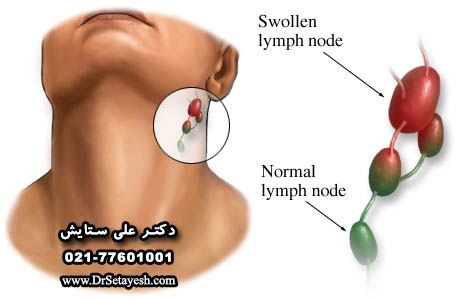
علل بزرگي اين غدهها بسيار زياد هستند:
هرگونه عفونت ميكروبي دهان و دندانها ميتواند باعث بزرگ شدن گرههاي لنفي در منطقه زير فكها شود. عفونتهاي حلق و حنجره هم براحتي موجب بزرگشدن گرههاي اطراف گردن شده و بيمار در بسياري موارد نگران ميشود و به پزشكان مختلف از جمله فوقتخصص غدد مراجعه ميكند. گرههاي لنفاوي زير بغل نيز در اثر عفونتهاي دست و پستان بزرگ ميشوند.
گاهي برخي بيماريهاي ميكروبي يا بعضي ويروسها ميتوانند گرههاي لنفي مناطق وسيعي از بدن را متورم كنند. به عنوان مثال تب مالت و سل و ويروسي به نام سيتومگال، توانايي وسيعي در تورم گرههاي لنفي دارند.
بيشترين علت ورم غدد لنفاوي، ابتلا به يك بيماري عفوني به خصوص يك عفونت ويروسي مثل سرماخوردگي است.
از جمله بيماريهايي كه باعث بزرگ شدن گرههاي لنفي ميشود، بدخيميها است. البته توجه به اين نكته بسيار مهم است كه اين بيمارها به عنوان علت بزرگي غدههاي لنفي بسيار كمياب و در مقابل بيماريهاي خوشخيم خيلي شايع هستند.
علائم عفونت غدد لنفاوي چيست؟
علائم متداول همراه با التهاب غدد لنفاوي شامل: گره هاي لنفاوي حساس ، متورم در گردن ، زير بغل و كشاله ران است. علائم تنفسي فوقاني ، مانند تب ، آبريزش بيني يا گلو درد. تورم اندام ، كه مي تواند انسداد سيستم لنفاوي را نشان دهد. عرق شبانه
چرا غدد لنفاوي من ملتهب هستند؟
دلايل زيادي براي گره هاي لنفاوي ملتهب وجود دارد. از آنجا كه عملكرد اصلي آنها محافظت از سيستم ايمني بدن شما است ، بنابراين به هر تغييري بسيار حساس هستند. اين مي تواند به دلايل ناچيز باشد يا منشأ جدي تري داشته باشد ، به عنوان مثال سرطان
آيا سرطان مي تواند باعث تورم غدد لنفاوي شود؟
سرطان همچنين مي تواند باعث التهاب غدد لنفاوي شود. اين شامل سرطان خون ، مانند سرطان خون و لنفوم است.
علائم التهاب غدد لنفاوي چيست؟
التهاب غدد لنفاوي مي تواند علائم مختلفي ايجاد كند. علائم به علت تورم و محل غدد لنفاوي متورم بستگي دارد.
تشخيص ورم غدد لنفاوي
همانطور كه گفته شد علت ورم غدد لنفاوي بسيار مهم مي باشد. از اين رو پزشك از راه هاي زير براي تشخيص علت ايجادكننده ورم غدد لنفاوي استفاده مي كند:
بررسي وضعيت سلامتي و بيماري هاي فرد و اينكه ورم غدد لنفاوي چه موقع و چگونه ايجاد شده و اينكه فرد چه علائم ديگري دارد.معاينه بدني فرد بيمار به منظور بررسي اندازه، گرمي، درد و بافت غدد لنفاوي با دست زدن به آن ها در سطح پوست.آزمايشات خوني كه شامل شمارش كامل سلول هاي خوني مي باشد.آزمايشات تصويربرداري با عكسبرداري از قفسه سينه توسط اشعه ايكس يا سي تي اسكن.نمونه برداري از غده لنفاوي براي بررسي زير ميكروسكوپ.
درمان ورم غدد لنفاوي
چون تورم غدد ناشي از يك عفونت است، درمان آن نيز درمان بيماري اصلي است.
آنها را گرم كنيد. براي كاهش درد غدد لنفاوي متورم در طي درمان عفونت، حولهاي گرم را چهار بار در روز و هر بار بهمدت 15 دقيقه روي آنها بگذاريد.
گلو درد استرپتوكوكي را درمان كنيد. درمان گلو درد استرپتوكوكي بسيار مهم است، چون در غير اين صورت، ممكن است باعث تب شود كه آسيب شديد به قلب ميرساند. بههمين دليل، اگر تورم غدد لنفاوي با گلو درد همراه است، بايد حتماً نزد پزشك برويد تا او نمونه? برداشته شده از گلوي شما را براي كشت به آزمايشگاه بفرستد. اگر نتيجه? كشت وجود استرپتوكوك را نشان دهد، آنتيبيوتيك مناسب براي درمان آن تجويز ميكند.
محل عفونت را بيابيد. عفونتهاي پوست سر، شقيقه، و صورت و نيز عفونتهاي سينوس و گوش باعث تورم غدد لنفاوي ميشوند. پزشك همه? اينها را معاينه كرده و در صورت يافتن عفونت، با آنتيبيوتيك مناسب آن را درمان ميكند.
آزمايش كنيد. اگر پيدا كردن علت تورم غدد لنفاوي يا علت ورم كردن گردن مشكل باشد، پزشك ممكن است چندين بار شما را معاينه و آزمايش كند. گاهي علاوه بر آزمايش خون، يا پرتونگاري، نمونهاي از بافت درون غده لنفاوي را با روش و سوزن مخصوص برداشته و آزمايش ميكند. در بسياري موارد، اين كار كوتاهترين و دقيقترين روش تشخيص است. پزشك پوست را بيحس كرده و با وارد كردن سوزني در يك غده لنفي كمي از محتويات درون آن را بيرون ميكشد و به آزمايشگاه ميفرستد.
بيشتر مراقب غدد لنفاوي باشيد. پزشك براي تشخيص علت تورم ممكن است از پرتونگاري كمك بگيرد. يا با عمل جراحي يك غده را بردارد. در ناخوشايندترين موارد، كه وجود بدخيمي در دستگاه لنفاوي است، پزشك بيماري را با داروهاي ضد سرطان درمان ميكند.
غدد لنفاوي متورم معمولاً در نتيجه عفونت از باكتري يا ويروس رخ مي دهد. بندرت غدد لنفاوي متورم ناشي از سرطان است.
غدد لنفاوي شما ، غدد لنفاوي نيز ناميده مي شوند ، نقش مهمي در توانايي بدن شما براي مقابله با عفونت ها دارند. آنها به عنوان فيلتر عمل مي كنند ، ويروس ها ، باكتري ها و ساير علل بيماري ها را به دام مي اندازند قبل از اينكه بتوانند ساير قسمت هاي بدن شما را آلوده كنند. نواحي متداول كه ممكن است غدد لنفاوي متورم داشته باشيد شامل گردن ، زير چانه ، زير بغل و كشاله ران است.
در برخي موارد ، گذشت زمان و كمپرس گرم ممكن است تمام آنچه براي درمان غدد لنفاوي متورم لازم است باشد. اگر عفونت باعث تورم غدد لنفاوي شود ، درمان به علت بستگي دارد.
چه موقع به پزشك مراجعه كنيم
برخي از غدد لنفاوي متورم هنگام بهبود شرايط زمينه اي ، مانند عفونت جزئي ، به حالت عادي برمي گردند.
اگر نگران هستيد يا غدد لنفاوي متورم داريد به پزشك مراجعه كنيد:
بي دليل ظاهر شده اندبزرگ كردن را ادامه دهيد يا دو تا چهار هفته در آن حضور داشته باشيداحساس سختي يا لاستيك بودن داشته باشيد ، يا وقتي به آنها فشار مي آوريد تكان نخوريدهمراه با تب مداوم ، تعريق شبانه يا كاهش وزن غيرقابل توجيه هستند
عوارض
اگر عفونت دليل تورم غدد لنفاوي شما باشد و درمان نشود ، ممكن است آبسه ايجاد شود. آبسه مجموعه موضعي چرك است كه در اثر عفونت ايجاد مي شود. چرك حاوي مايعات ، گلبول هاي سفيد خون ، بافت مرده و باكتري ها يا ساير مهاجمان است. آبسه ممكن است به درناژ و درمان آنتي بيوتيكي نياز داشته باشد.
دکتر ستایش...برچسب : عفونت ميكروبي دهان, نویسنده : دکتر ستایش drsetayesh بازدید : 187
محل پورت گذاري و کارگذاري کاتتر پورت
اگر کاتتر پورت در محل قفسه سينه قرار بگيرد بهتر است زيرا در حالت به عروق ژوگلولار و ساب کلاوين نزديک خواهند بود. نوک کاتتر دقيقا در نقطه ورود وريد و ناکاو فوقاني به قلب قرار خواهد گرفت.
با استفاده از پورت مي توان به راحتي به وريد هاي مرکزي دسترسي پيدا کرد. اين پورت ها در زير پوست قابل مشاهده و لمس نيستند و قطر آنها بيشتر از وريد هاي اطراف مي باشد. براي پورت گذاري از وريد هاي ناحيه ي ترقوه و قلب بيشتر استفاده مي شود.
جراحي پورت گذاري
جراحي پورت گذاري سرپايي مي باشد که بعد از چند ساعت بيمار مي تواند به منزل برگردد و در شرايطي استريل در اتاق عمل و با بي حسي موضعي زير پوست کار گذاشته مي شود و با استفاده از نخ قابل جذب از طريق شيوه پلاستيک بازسازي مي شود.
اگر فرد بيمار به درستي از پورت مراقبت کند تا انتهاي دوره شيمي درماني و تا ماه ها در صورت لزوم قابل استفاده مي باشد.
درگيري پورت شيميايي چه عوارضي دارد؟
عارضه احتمالي وارد شدن پورت ، عفونت است ، و اين در علائمي مانند تب ، قرمزي يا تورم در اطراف محل برش ايجاد مي شود. هرچند در بيشتر مواقع ، بيمار با بندر شيمي درماني هيچ عارضه اي را تجربه نمي کند.
چگونه يک درگاه وارد مي شود؟
پورت اغلب در طي يک عمل جراحي در همان روز قرار داده مي شود که مي تواند با بي حسي موضعي انجام شود. اگر شما يک روش جراحي براي سرطان خود داريد ، مانند لوبکتومي براي سرطان ريه يا ماستکتومي براي سرطان پستان ، جراح شما ممکن است همزمان با انجام جراحي ديگر شما يک پورت وارد کند.
هنگامي که در هنگام جراحي پورت قرار داده مي شود ، شما از قبل بيهوشي عمومي در محل خود داريد. هنگام قرار دادن ، يک ديسک کوچک فلزي يا پلاستيکي گرد از طريق برشي به طول يک يا دو اينچ در زير پوست شما قرار مي گيرد. اين ممکن است در قسمت بالاي سينه يا گاهي اوقات بالاي بازو قرار داشته باشد.
اين درگاه سپس به يک لوله کاتتر متصل مي شود که در يکي از رگهاي بزرگ نزديک گردن شما مانند رگ زير کلاوي يا رگ گردن قرار دارد و نزديک بالاي قلب شما خاتمه مي يابد. پس از قرارگيري درگاه شما ، پزشک پرتونگاري را انجام مي دهد تا مطمئن شود که انتهاي درگاه شما در محل مناسب قرار دارد
پس از قرارگيري درگاه ، متوجه بيرون زدگي جزئي پوست از روي درگاه خواهيد شد. در حين خونگيري يا تزريق شيمي درماني ، يک پرستار يک سوزن را در ناحيه بندر شما در ناحيه اي به نام "سپتوم" ، يک مرکز لاستيکي بازپخش روي بندر شما قرار مي دهد.
مزايا
- راحتي بيشتر
- تاخير کمتري
- خطر کمتر از خارج از کشور
- خطر کمتري در هنگام استحمام يا شنا وجود دارد
معايب
- روش جراحي براي قرار دادن درگاه مورد نياز است
- مي تواند آلوده شود
- مي تواند در کاتتر لخته ايجاد کند
- به دليل مشکل مکانيکي مي تواند کار را متوقف کند
- ممکن است برخي فعاليت ها را محدود کند
- اسکار از پورت
پورت گذاري براي نوزادان و کودکان
نوزادان و کودکان دچار سرطان رگهايي نازک و آسيب پذير دارند. رگ گيري هاي پياپي حتي روي خلق وخوي آنها تاثير منفي مي گذارد. پورت علاوه بر تأمين امنيت لازم براي انجام تزريقات و خونگيري، در کاهش استرس هاي کودکان بسيار موثر مي باشند.
فعاليت بعد از پورت وريدي براي کودکان
کودک مي تواند فعاليت هاي خود را ادامه دهد به مدرسه برود و بازي هاي سبک انجام دهد ولي انجام فعاليت هاي سنگيني که ممکن است به پورت ضربه وارد کند خودداري شود.
کودک بايد چه زماني به پزشک مراجعه کنيد؟
به وجود آمدن تب يا لرز در کودک
احساس درد در زمان استفاده از پورت
ايجاد مشکل در تزريق دارو داخل پورت کودک
قرمزي، خونريزي و تورم در اطراف پورت گردن کودک
دکتر ستایش...برچسب : تزريق شيمي درماني, نویسنده : دکتر ستایش drsetayesh بازدید : 182
فتق شکمي برآمدگي يا تورم در شکم (شکم) يا کشاله ران (قسمت بالاي پاي شما) است. اين اتفاق زماني مي افتد که مقداري از بافت چربي يا بخشي از روده شما از طريق ضعف ديواره شکم شما تحت فشار قرار گيرد.

فتق شکمي چقدر جدي است؟
پاسخ: فتق شکم شايع است و لزوماً خطرناک نيست. اما ، فتق معمولاً به خودي خود بهتر نمي شود. در شرايط نادر ، مي تواند منجر به عوارض تهديد کننده زندگي شود. در نتيجه ، معمولاً جراحي براي فتق دردناک يا بزرگتر توصيه مي شود
انواع فتق شکمي
• فتق کشاله ران (مغبني)
اينگونه فتق سبب برجستگي قسمت کشاله ران و درون کيسه بيضه خواهد شد و اين نوع از فتق در آقايان بيشتر از خانم ها ديده مي شود .
• فتق راني
اين نوع از فتق سبب بيرون زدن قسمت بالاي ران مي گردد، که در خانم ها بيشتر از آقايان ديده مي شود.
• فتق ناف
فتق ناف عبارت است از برجستگي اطراف ناف. اين فتق به دليل اينکه عضلات اطراف ناف نمي تواند کاملاً آن ناحيه را بپوشانند ايجاد مي شود.
• فتق برشي
هنگامي که در محل عمل جراحي، روي جدار شکم برشي ايجاد مي شود، بعلت جدا شدن عضلات از همديگر در محل عمل جراحي پيشين ممکن است بيرون زدگي به وجود بيايد.
علائم فتق در شکم چيست؟
تورم واضح زير پوست شکم يا کشاله ران. ...
احساس سنگيني در شکم که گاهي اوقات همراه با يبوست يا خون در مدفوع است.
ناراحتي در شکم يا کشاله ران هنگام بلند کردن يا خم شدن.
احساس سوزش يا درد در برآمدگي.
چگونه به فتق شکمي مبتلا مي شويد؟
فتق زماني اتفاق مي افتد که عضوي از دهانه عضله يا بافتي که آن را در جاي خود نگه داشته است هل دهد. به عنوان مثال ، روده ها ممکن است از ناحيه ضعيف شده ديواره شکم شکسته شوند. بسياري از فتق ها در شکم بين قفسه سينه و باسن شما ايجاد مي شوند ، اما همچنين مي توانند در قسمت هاي فوقاني ران و کشاله ران ظاهر شوند.
اگر فتق درمان نشود چه اتفاقي مي افتد؟
"فتق به خودي خود بهبود نمي يابد - در صورت عدم درمان ، معمولاً بزرگتر و دردناک تر مي شوند و در برخي موارد خطرات جدي براي سلامتي ايجاد مي کنند." اگر ديواره اي که روده از آن بيرون زده است بسته شود ، مي تواند باعث فتق خفه شود ، که جريان خون در روده را قطع مي کند.
چگونه فتق ديواره شکم را درست مي کنيم؟
فتق توسط جراحان ترميم مي شود. آنها يا با کشيدن عضلات لبه فتق همراه با بخيه (بخيه) يا با قرار دادن مواد مش مصنوعي بر روي نقص ، فتق را مي بندند.
آيا فتق باعث افزايش وزن مي شود؟
علائم فتق شامل درد در شکم ، بيضه يا ناحيه لگن است. افزايش ناگهاني وزن ، سرفه مزمن و برداشتن سنگين مي تواند به ايجاد فتق کمک کند. افراد مي توانند با کنترل سرفه ، جلوگيري از کشيدگي عضلات و کاهش وزن از فتق جلوگيري کنند. قبل از جدي شدن فتق بايد به پزشک مراجعه کنيد.
آيا فتق شکمي مي تواند مشکلات روده اي ايجاد کند؟
در مردان ، فتق هاي بزرگ مي توانند به کيسه بيضه گسترش يافته و باعث درد و تورم شوند. فتق حبس شده. اگر محتويات فتق در نقطه ضعف ديواره شکم به دام بيفتد ، مي تواند روده را مسدود کرده و منجر به درد شديد ، حالت تهوع ، استفراغ و عدم توانايي در حرکات روده يا دفع گاز شود.
چه چيزي مي تواند با فتق اشتباه شود؟
طبق گفته SLS ، فتق در خانم ها ممکن است به درستي تشخيص داده نشود و در عوض مي تواند کيست تخمدان ، فيبروم ، آندومتريوز يا ساير مشکلات شکمي باشد. فتق زنان مي تواند کوچک و داخلي باشد. طبق SLS ممکن است برآمدگي نباشد که در امتحان احساس شود يا در خارج از بدن قابل مشاهده باشد.
فتق نافي
طبق کالج جراحان آمريکا ، تخمين زده مي شود که 10 درصد از کل فتق هاي معده ، فتق ناف هستند. اين نوع فتق باعث برجستگي قابل مشاهده اي در داخل يا اطراف دکمه شکم مي شود که معمولاً هنگام سرفه يا کشيدگي هنگام دفع مدفوع بدتر است.
چرا معده من بعد از جراحي فتق بزرگتر است؟
نتيجه. تورم پس از ترميم ديواره شکم مي تواند در اثر برآمدگي مش ايجاد شود. برآمدگي پيشرونده ممکن است نتيجه خرابي ايمپلنت مش به دليل طولاني شدن باشد. هنگام انتخاب مش عملي و مناسب براي بازسازي ديواره شکم ، بايد مشخصات مش را در نظر گرفت.
تغيير رويه زندگي
رعايت برخي نکات و تغييراتي در تغذيه فرد مي تواند تا حدودي علائم فتق هاي شکمي را از بين ببرد، ولي باعث بهبودي آن نمي شود. در نتيجه رعايت نکات زير مي تواند به روند درمان کمک کند.
• پرهيز از وعده هاي غذايي سنگين و پر حجم
• خودداري از دراز کشيدن و خم شدن پس از صرف غذا
• حفظ تعادل وزن
• انجام برخي ورزش ها براي تقويت ماهيچه هاي اطراف فتق (لازم به ذکر است انجام غلط ورزش ها مي تواند با افزايش فشار به آن ناحيه، باعث بيرون زدگي بيشتر فتق شکمي شود)
• خودداري از خوردن غذاهايي که رفلکس معده را شدت مي بخشند، مانند غذاهاي تند و حاوي گوجه فرنگي
• کاهش وزن و ترک سيگار براي جلوگيري از ريفلاکس اسيد معده
دکتر ستایش...برچسب : حفظ تعادل وزن, نویسنده : دکتر ستایش drsetayesh بازدید : 93
عمل هايي که براي درمان سرطان تيروئيد استفاده مي شود شامل موارد زير است: از بين بردن تمام يا بيشتر تيروئيد (تيروئيدکتومي). يک عمل برداشتن غده تيروئيد ممکن است شامل برداشتن تمام بافت تيروئيد (تيروئيدکتومي کامل) يا بيشتر بافت تيروئيد (تيروئيدکتومي تقريباً کامل) باشد.
جراحي تيروئيد چقدر خطرناک است؟
جراحي تيروئيد معمولاً يک عمل ايمن است و با ميزان کمي از عوارض همراه است. جراحي تيروئيد يک عمل مشترک است و ممکن است براي چندين اختلال از جمله بزرگ شدن تيروئيد ، پرکاري تيروئيد و سرطان تيروئيد توصيه شود.
آيا تيروئيدکتومي سرطان تيروئيد را درمان مي کند؟
بيشتر سرطان ها با برداشتن غده تيروئيد (تيروئيدکتومي) درمان مي شوند ، اگرچه تومورهاي کوچکي که در خارج از غده تيروئيد گسترش نيافته اند ممکن است فقط با برداشتن طرف تيروئيد حاوي تومور (لوبکتومي) درمان شوند.
جراحى بيماري هاي تيروئيد
هنگامي که غده تيروئيد مبتلا به سرطان تيروئيد شده باشد متخصصان جراحي آن را از طريق عمل جراحي تيروئيد خارج خواهند کرد. البته در مواردي که حتي احتمال سرطان هم زياد باشد، تيروئيد بايد برداشته شود. زماني که اندازه غده تيروئيد بسيار بزرگ شود، طوري که باعث فشار روي راه تنفس يا بلعيدن شود که در اين حالت نيز جراحي تيروئيد بايد انجام شود، حتي اگر غده دچار سرطان نباشد.
اقدامات قبل از عمل تيروئيد
قبل از عمل و آزمايش ها و تصوير برداري هايي براي ارزيابي انجام ميشود. اين آزمايش شامل: تصوير اشعه ايکس نمونه گيري خون، و آزمايش نوار قلب مي باشد باشد.
ناشتا بودن قبل از عمل و عدم مصرف غذا و نوشيدني از شب قبل.
توضيحات کاملي از بيماري ، سابقه عمل جراحي و داروهاي استفاده شده را با جراح خود در ميان بگذاريد.
روش هاي جراحى سرطان تيروئيد
در بيشتر موارد براي درمان سرطان تيروئيد، جراحي تيروئيد ضروري است. انتخاب روش جراحي و ساير راهکارهاي درماني به نوع و مرحله سرطان تيروئيد و شدت پيشرفت آن وابسته است. به طور کلي روش هاي درماني موجود عبارتند از:
تيروئيدکتومي(جراحي)
جراحي براي برداشتن و از بين بردن بخشي يا تمام تيروئيد انجام مي شود.
درمان يد راديواکتيو
اين روش توسط تزريق يک ماده راديو اکتيو که از طريق خون حرکت مي کند انجام مي شود و سلول هاي سرطاني را مي کشد.
پرتودرماني خارجي
در اين روش از دستگاهي براي هدايت پرتوهاي مستقيم در سلول هاي سرطاني جهت کشتن آنها استفاده مي شود.
شيمي درماني
در شيمي درماني داروهايي براي کشتن سلول هاي سرطاني مورد استفاده قرار مي گيرد.
جراحي سرطان تيروئيد چه مدت طول مي کشد؟
انجام كامل مراحل تيروئيدكتومي مي تواند مدت زمان زيادي طول بكشد - در بيشتر موارد 3 تا 4 ساعت. جراح شما يک برش کوچک در جلوي گردن ايجاد مي کند و او بايد با احتياط اطراف ساختارهاي حياتي مانند اعصاب صوتي کار کند.
آيا برداشتن تيروئيد جراحي اساسي است؟
تيروئيدکتومي يک عمل جراحي رايج اما مهم با خطرات جدي و عوارض بالقوه است. شما ممکن است گزينه هاي درماني کم تهاجمي داشته باشيد.
آيا سرطان تيروئيد به سرعت گسترش مي يابد؟
يک چهارم افراد مبتلا به سرطان تيروئيد مدولار سابقه خانوادگي اين بيماري را دارند. ژن معيوب (جهش ژنتيکي) ممکن است مقصر باشد. آناپلاستيک: اين سرطان تهاجمي تيروئيد سخت ترين نوع براي درمان است. اين مي تواند به سرعت رشد کند و اغلب به بافت هاي اطراف و ساير قسمت هاي بدن گسترش مي يابد.
جراحي سرطان تيروئيد چقدر جدي است؟
عوارض احتمالي جراحي بيماري هاي تيروئيد عبارتند از: گرفتگي صدا موقتي يا دائمي يا از دست دادن صدا. اين امر مي تواند در صورت تحريک حنجره (جعبه صوتي) يا لوله تنفسي توسط لوله تنفسي که در حين جراحي استفاده شده است ، ايجاد شود. همچنين اگر در حين جراحي اعصاب حنجره (يا تارهاي صوتي) آسيب ببينند ، ممکن است رخ دهد
دکتر ستایش...
برچسب : تيروئيدکتومي کامل, نویسنده : دکتر ستایش drsetayesh بازدید : 151
